Введение
Гестационный сахарный диабет (ГСД) является наиболее распространённым нарушением обмена веществ во время беременности. Частота его развития в разных странах варьирует от 1% до 14% и продолжает неуклонно расти вместе с пандемией ожирения.
Согласно международным исследованиям, гестационный сахарный диабет самостоятельно ассоциируется с высоким риском развития перинатальных и акушерских осложнений. Дети, рождённые от матерей с данной патологией, имеют высокие показатели перинатальной заболеваемости и имеют долгосрочные проблемы со здоровьем [1, с. 10]. Поэтому в настоящее время данная проблема, несомненно, является актуальной. Основной целью работы явилось оценить особенности течения беременности и осложнения со стороны матери и плода на фоне гестационного сахарного диабета. Для достижения цели были поставлены следующие задачи:
- Изучить анамнез жизни, особенности антропометрических данных, возраст пациенток в обследованной группе.
- Проанализировать акушерско-гинекологический анамнез, соматическое здоровье и наследственность по сахарному диабету у пациенток.
- Выявить сроки возникновения ГСД, особенности течения первой и второй половин беременности.
- Проанализировать сроки и осложнения родов.
- Оценить состояние новорождённых в раннем неонатальном периоде.
Материалы и методы
Проведён ретроспективный анализ 127 обменных карт, историй родов и историй развития новорожденного у пациенток с гестационным сахарным диабетом по данным роддома имени К.А. Гуткина за 2017 год.
Результаты
В обследуемой группе наибольшее количество женщин были в возрасте от 26 до 35 лет и старше 35 лет. Средний возраст составил 32 года.
При оценке ИМТ выявлено, что 50,1% пациенток имели нормальную массу тела, 24,4% - избыточную массу тела, 23,1% - страдали ожирением, а 3,4% имели дефицит массы тела.
Из гинекологических заболеваний наиболее часто встречались эктопия шейки матки (38,3%), миома матки (11,2%) и нарушение менструального цикла (10,2%) случаев. У половины пациенток в анамнезе выполнена диатермокоагуляция шейки матки (53,2%). Родоразрешение операцией кесарева сечения имело место у 14,1% пациенток, односторонняя тубэктомия по поводу внематочной беременности — у 13,2%.
Анализ соматической заболеваемости показал, что у обследованных пациенток преобладала хроническая герпетическая инфекция (21,1%), миопия (14,2%), хронический гастрит (11,4%) и гипертоническая болезнь (5,3%).
Отягощённую наследственность по сахарному диабету имели 26,3% пациенток.
Первобеременные первородящие составили 27,4%, повторнобеременные первородящие — 10,1% и основная часть (63,2%) были повторнобеременными повторнородящими.
Диаграмма 1. Акушерский анамнез.
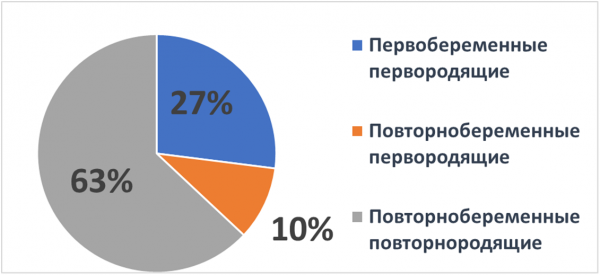
У повторнородящих пациенток в анамнезе ГСД имел место в 5,3% случаев при предыдущей беременности. Роды крупным плодом в этой группе в анамнезе имели 11,2% пациенток.
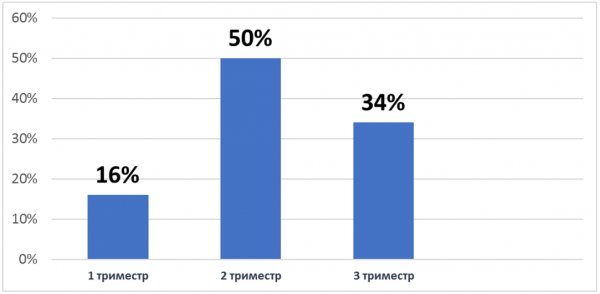
Наиболее часто ГСД манифестировал во II триместре беременности (50,2%), развитие ГСД в I триместре отмечено у 16,2% беременных и в III триместре - у 34,3% беременных.
Диаграмма 2. Срок развития ГСД в настоящую беременность
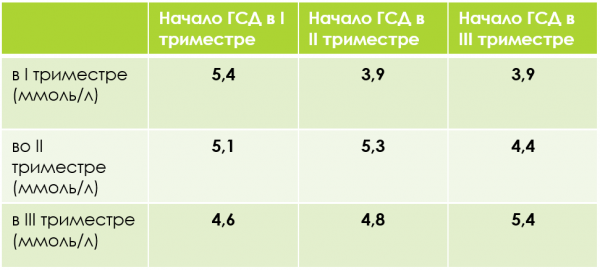
Был проанализирован средний уровень гликемии плазмы крови натощак в зависимости от срока развития ГСД. Из представленной таблицы видно, что при развитии ГСД в 1 триместре на фоне компенсации диетой уровень гликемии снижался от II к III триместру, при развитии во II триместре гликемия снижалась к III триместру. Только 2 пациентки с целью компенсации ГСД нуждались в приёме инсулина, остальных удалось компенсировать соблюдением диеты.
Таблица 1. Уровень гликемии плазмы крови натощак
Из общего числа обследованных, 69,4% пациенток имели нормальную, а 31,2% - патологическую прибавку массы тела в период беременности.
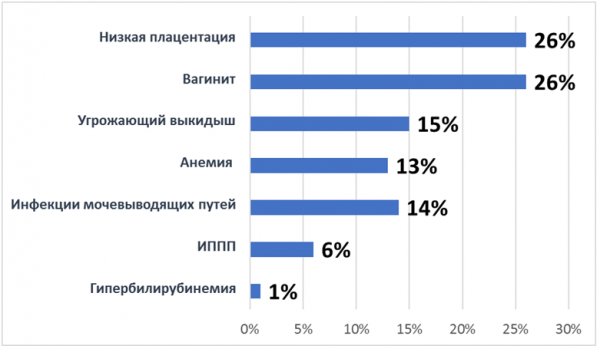
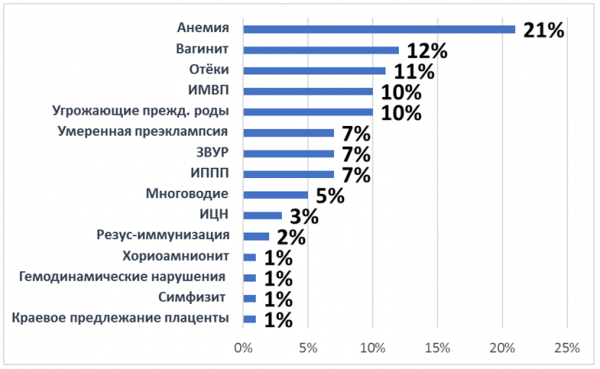
При анализе течения первой половины беременности выявлено, что наиболее часто имели место низкая плацентация (26,3%), вагинит (26,2 %) и угрожающий выкидыш (15,1%).
Диаграмма 3. Осложнения первой половины беременности
Во второй половине беременности наиболее часто отмечены анемия (21,2%) и вагинит (12,3%).
Диаграмма 4. Осложнения второй половины беременности
В 95,3% случаев роды были срочные. Преждевременные роды наблюдались у 4,1% пациенток, и запоздалые роды – у 1,3% пациенток.
Роды закончились через естественные родовые пути у 65,1% пациенток, кесарево сечение выполнено у 34,9% пациенток. Осложнения родов наблюдались в 43,2% случаев.
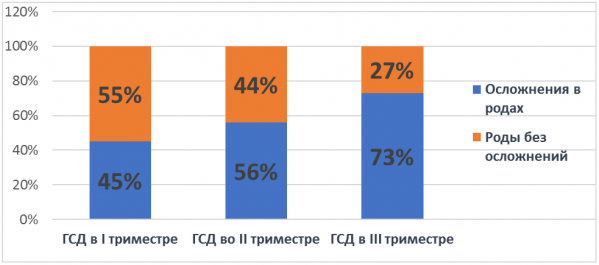
Частота осложнений в родах отличалась в зависимости от сроков развития ГСД. Наименьшее количество осложнений наблюдалось в группе с развитием ГСД в I триместре (45,1%), наибольшее количество (73,2%) – при развитии ГСД в III триместре.
Диаграмма 5. Осложнения в родах
Среди осложнений в родах наиболее часто встречалось преждевременное излитие околоплодных вод (42,2%), дистресс плода с изменением характера околоплодных вод (20,1%), а также быстрые и стремительные роды (11,4%).
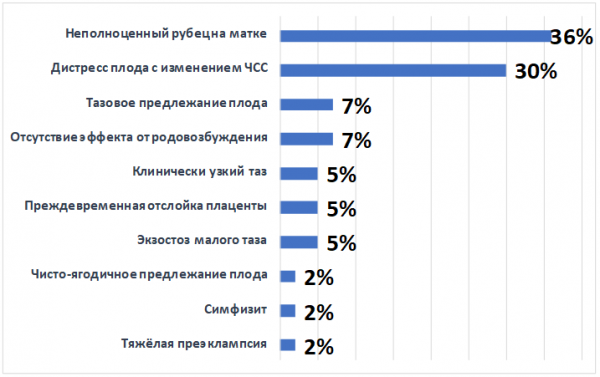
Основными показаниями для оперативного родоразрешения явились неполноценный рубец на матке (36,4%) и дистресс плода с изменением частоты сердечных сокращений (30,2%).
Диаграмма 6. Показания к кесареву сечению
Мальчики рождались чаще (57,3%), чем девочки (42,7%).
20,2% новорождённых были крупными (вес более 4000 грамм), 70,1% имели нормальную массу тела (вес 2700 – 4000 грамм) и 10,3% имели низкую массу тела при рождении (вес меньше 2700).
В 98,3% случаев неонатальный период имел те или иные осложнения.
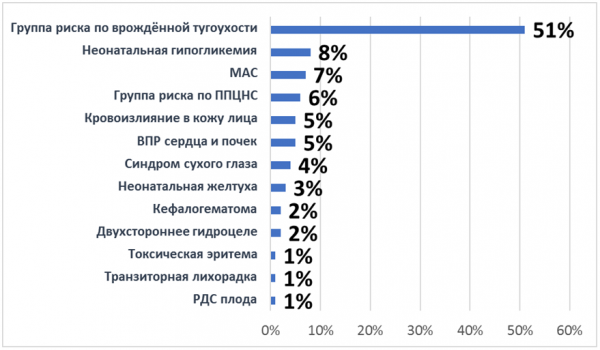
Среди всех новорождённых 51,2% отнесены в группу риска по врождённой тугоухости. У 8,2% - выявлена неонатальная гипогликемия, у 7,3% - микроаномалии сердца, у 5,4% - врождённые пороки сердца и почек.
Диаграмма 7. Особенности неонатального периода
Обсуждение и заключение
Наиболее часто ГСД встречался у пациенток в возрасте старше 26 лет (31,1%), юных беременных в обследованной группе не было. Практически половина беременных имела избыточную массу тела, причём ожирением 1-2 степени страдали 23,1% пациенток. Среди гинекологических патологий в анамнезе у 10,2% наблюдалось НМЦ, бесплодие отмечено у 13,4%. Каждая четвёртая беременная имела отягощённую наследственность по СД – 26,3%, однако при предыдущей беременности ГСД имел место только у 5,3% пациенток. Основная часть пациенток повторнородящие – 63,2%. ГСД чаще диагностируется во втором (50,2%) и третьем (34,3%) триместрах беременности. В группе пациенток с ГСД высока частота кесарева сечения – 35,2%. Обращает на себя внимание, что клинически узкий таз имел место только в 5,1% случаев, как показание к операции кесарева сечение. Крупный плод был диагностирован в 20,2% случаев. Чаще рождались мальчики (57,3%). Ранний неонатальный период только в 2,1% случаев был неосложнённым.
В различных литературных источниках и научных работах других авторов имеются сведенья об особенностях течения беременности на фоне ГСД и её исходах. Например, в научной работе Древаля А.В., Шестакова Т.П. и Бунака И.В. описано, что в группе обследуемых, ГСД чаще развивался у женщин с избыточной массой тела (средний ИМТ – 26,7 кг/м2) и в среднем их возраст был 30,4 года [2, с. 407]. У большинства (70%) беременность завершалась естественными родами. Среди осложнений неонатального периода чаще встречались гипотрофия и асфиксия плода [2, c. 408]. Всем женщинам, с установленным диагнозом ГСД, была назначена диетотерапия. Из 76 случаев заболевания, у 18 пациенток выставлены показания к инсулинотерапии.
Киселевич И.Ф. в своей научной статье называет главные факторы риска развития ГСД: избыточный вес (ИМТ более 25кг/м2), отягощенная наследственность в отношении СД 2 типа, наличие ГСД при предыдущих беременностях, рождение в прошлом ребёнка весом более 4000 грамм, патологическая прибавка веса во время настоящей беременности, возраст женщины старше 30 лет [3, с. 25].
Таким образом среди основных факторов риска ГСД можно выделить возраст старше 30 лет, отягощённая наследственность по сахарному диабету, избыточную массу тела и ожирение. Гипергликемия во время беременности ассоциирована с риском рождения крупного плода, неонатальной гипогликемией и асфиксией плода. При ранней постановке диагноза, своевременном назначении диетотерапии и приверженности пациенток к лечению, у большинства женщин беременность завершается благополучно, через естественные пути. В качестве профилактики ГСД можно предложить следующее: для женщин, имеющих такие факторы риска, как ожирение, артериальная гипертензия или СПКЯ необходимо проводить прегравидарную подготовку (подбор гипотензивной терапии, нормализация веса и режима двигательной активности, коррекция гиперандрогении). При первом посещении врача акушера-гинеколога в женской консультации беременная, в соответствии с наличием у нее клинико-анамнестических данных о факторах риска, должна быть отнесена к группе высокого, среднего или низкого риска развития ГСД и, в зависимости от этого, разработана оптимальная тактика ее обследования и лечения. Одной из возможностей профилактики тяжелых осложнений беременности при ГСД и выраженных признаков ДФ, помимо строгой компенсации нарушений углеводного обмена, является снижение массы тела до беременности и контроль прибавки массы тела во время беременности.
Список литературы
1. Бардымова Т.П., Березина М.В., Михалева О.Г., Мистяков М.В. Ожирение и гестационный сахарный диабет // Сибирский медицинский журнал. 2015. № 4. С. 9-12.
2. Бурумкулова Ф.Ф., Петрухин В.А. Гестационный сахарный диабет: вчера, сегодня, завтра // Терапевтический архив. – 2014. – Т.86, № 10. – С.109 – 115.
3. Древаль А.В., Шестаков Т.П., Бунак И.В. Гестационный сахарный диабет // Альманах клинической медицины. 2016. № 44(4). С. 406 – 413.
4. Киселевич М.Ф., Киселевич М.М., Киселевич В.М. Особенности течения беременности и родов у женщин с гестационным сахарным диабетом // Современная медицина: актуальные вопросы. № 2(38). – Новосибирск: СибАК, 2015.
5. Тедтоева А.И., Дзугкоев С.Г., Дзугкоева Ф.С., Можаева И.В., Маргиева О.И. Беременность и сахарный диабет // Современные проблемы науки и образования. 2016. № 4. С. 46 – 56.




